Diabetes Mellitus
E10-EDiyabetes Mellitus: Tip 1, Tip 2 ve Gestasyonel Diyabet Rehberi
Diyabetes Mellitus (DM), pankreasın yeterli insülin üretememesi veya dokuların insüline direnç göstermesi sonucu oluşan kronik metabolik bir hastalıktır. Glukozun hücre içine geçememesi, hiperglisemi ve zamanla mikrovasküler ve makrovasküler komplikasyonlara yol açar.
Prediyabet: Diyabetin Öncüsü
Prediyabet, diyabet gelişmeden önceki riskli metabolik durumdur ve yaşam tarzı müdahaleleri ile geri dönüşü mümkündür.
Tanı kriterleri (TEMD 2024):
Açlık kan şekeri: 100–125 mg/dL (Bozulmuş Açlık Glukozu)
2 saatlik OGTT: 140–199 mg/dL (Bozulmuş Glukoz Toleransı)
HbA1c: %5.7–6.4
Öneriler: Prediyabetli hastalarda kilo kontrolü, sağlıklı beslenme ve düzenli fiziksel aktivite öncelikli tedavidir.
Aşikar Diyabetes Mellitus Tanı Kriterleri
Açlık kan şekeri ≥126 mg/dL (en az iki ölçüm)
Herhangi bir zamanda plazma glukoz ≥200 mg/dL ve diyabet semptomları
HbA1c ≥6.5%
75 g OGTT’de 1. saat ≥209 mg/dL veya 2. saat ≥200 mg/dL
Kaynak: TEMD Diyabetes Mellitus Kılavuzu 2024
Tip 1 Diyabetes Mellitus (T1DM)
Epidemiyoloji: Olguların %5–10’u; çoğunlukla çocuk ve genç erişkinlerde görülür.
Patofizyoloji: Otoimmün beta hücre yıkımı sonucu mutlak insülin eksikliği. Genetik yatkınlık + çevresel tetikleyiciler (viral infeksiyon, toksinler, stres).
Klinik: Ani başlangıç, kilo kaybı, polidipsi, poliüri, ketoasidoz riski yüksek.
Laboratuvar: Otoantikorlar (GAD, IA2), C-peptid düzeyi (endojen insülin rezervi).
Tedavi: Mutlak insülin replasmanı gereklidir.
Glisemik hedefler (yetişkin T1DM):
HbA1c ≤7%
Açlık ve öğün öncesi PG: 80–130 mg/dL
Öğün sonrası 2. saat PG <160 mg/dL
İnsülin Tedavisi:
Günlük doz: 0.4–1.0 IU/kg/gün, ortalama 0.5 IU/kg/gün
Bazal insülin: Uzun etkili analoglar (Lantus, Levemir)
Bolus insülin: Hızlı etkili analoglar (Novorapid, Apidra), öğünlerden önce KH sayımı ile ayarlanır
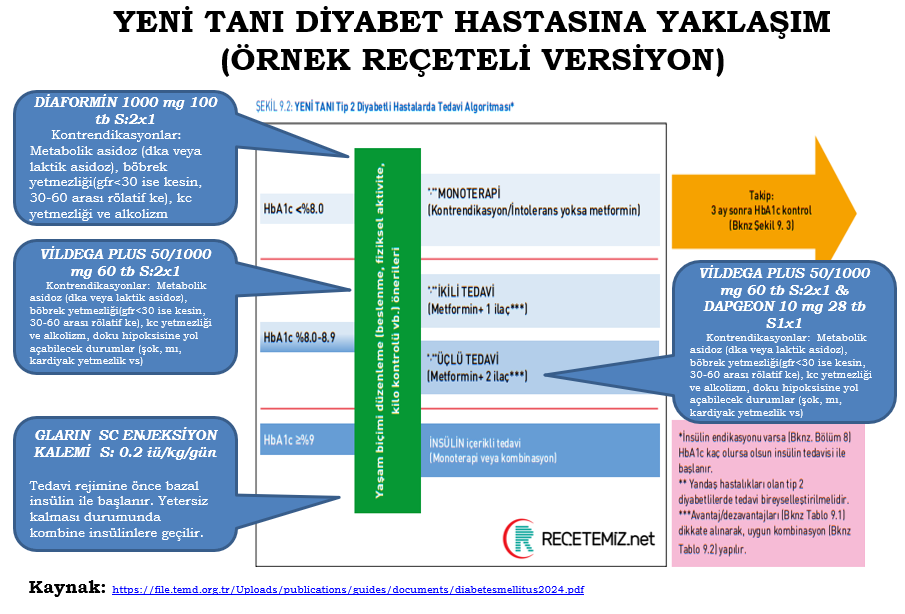
Tip 2 Diyabetes Mellitus (T2DM)
Epidemiyoloji: Tüm olguların %90–95’i, çoğunlukla 40 yaş üstü; obezite ve sedanter yaşam ile ilişkili.
Patofizyoloji: İnsülin direnci ve beta hücre yetersizliği; genetik yatkınlık güçlü.
Klinik: Sinsi başlangıç, çoğu zaman asemptomatik. DKA nadirdir, ileri dönemlerde görülebilir.
Tedavi Yaklaşımı:
Yaşam tarzı değişiklikleri: Beslenme, egzersiz, kilo kontrolü, sigara/alkol düzenlemesi
Diyabet eğitimi ve SMBG (self-monitoring of blood glucose)
Farmakolojik tedavi: Oral antidiyabetikler ve gerekirse insülin
HbA1c hedefleri:
Genel: ≤7%
Yaş ≥65: %7.5–8.5, hastanın fonksiyonel kapasitesine göre bireyselleştirilebilir
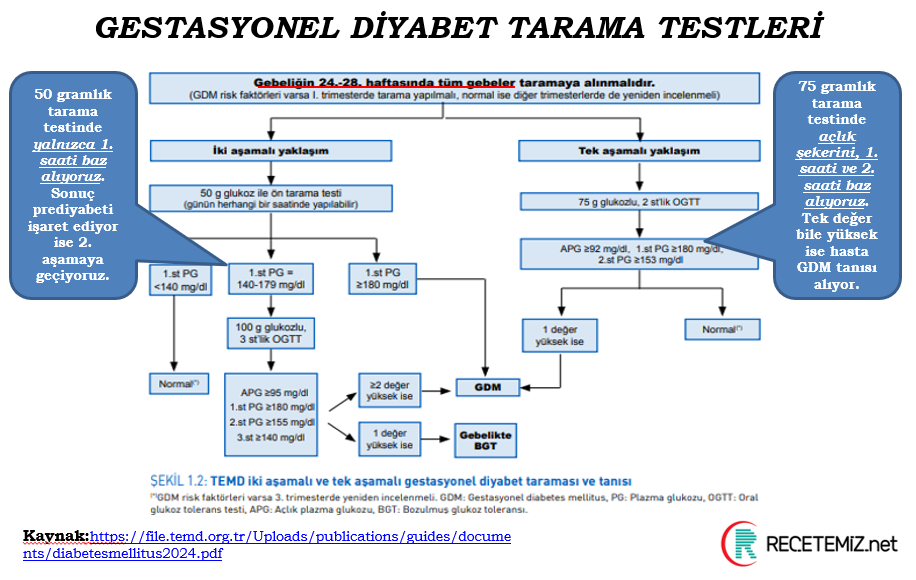
Gestasyonel Diyabet (GDM)
Gebelik sırasında gelişir, doğum sonrası çoğu hastada normale döner
Tedavi esası diyet ve egzersiz
Hedef değerler sağlanamazsa veya bozulma varsa insülin tedavisi başlatılır
İnsülin dozu: 0.1–0.5 IU/kg/gün; genellikle tek gece dozu ile başlanır, gerekirse öğün öncesi bolus eklenir
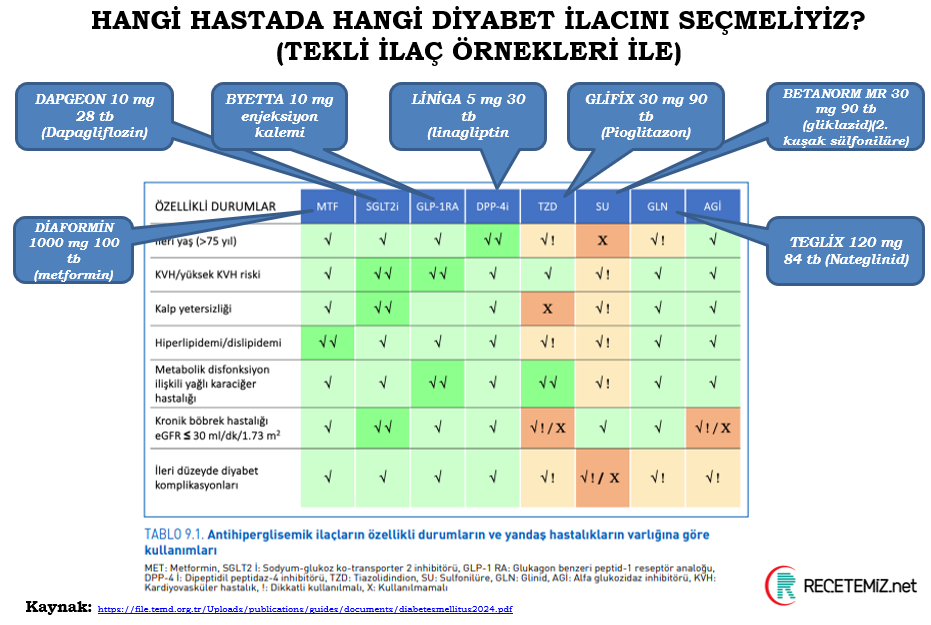
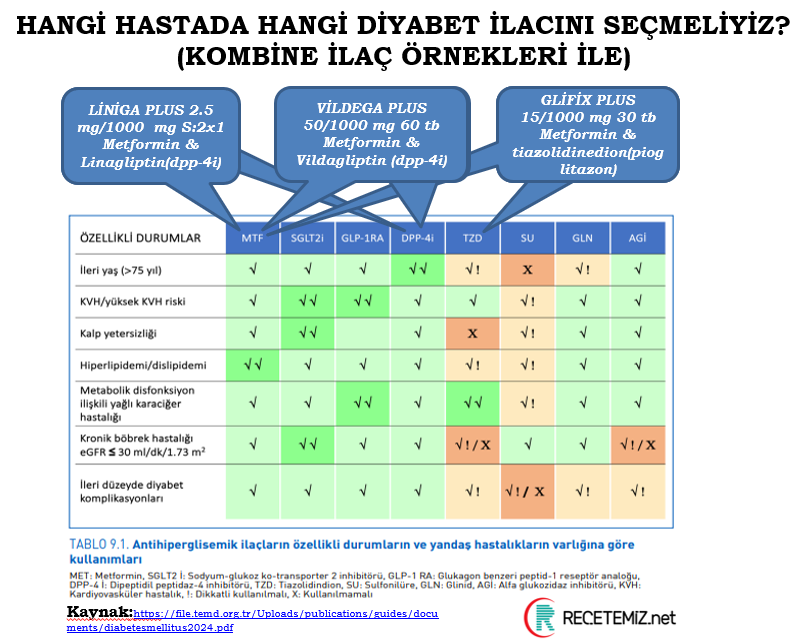
Diyabet Tedavisinde Özel Durumlar ve İlaca Bağlı Kısıtlamalar (TIME Criteria)
Metformin: GFR<30, malnütrisyon, B12 eksikliği riskli yaşlılarda dikkat
SGLT-2 inhibitörleri: GFR<30 ml/dk/1.73 m²’de glisemi düşürücü amaçlı kullanılmaz, ancak kalp yetmezliği veya nefropati tedavisinde GFR≥20 ile kullanılabilir
DPP-4 inhibitörleri: Kalp yetmezliği olanlarda saksagliptin önerilmez
Mineralokortikoid antagonistleri (Finerenon): ACEI/ARB ile persiste proteinüri olan diyabetik nefropati hastalarında önerilir
Özet: Diyabet tedavisinde ilaç seçimi yaş, böbrek fonksiyonu, kardiyovasküler hastalık varlığı ve yaşam beklentisi göz önüne alınmalıdır.
Kaynaklar:
TEMD. Diyabetes Mellitus Kılavuzu 2024. PDF
American Diabetes Association. Standards of Medical Care in Diabetes – 2024. Diabetes Care. 2024;47(Suppl. 1).
Fowler MJ. Microvascular and Macrovascular Complications of Diabetes. Clin Diabetes. 2008;26:77–82.
American College of Obstetricians and Gynecologists (ACOG). Gestational Diabetes Mellitus. Practice Bulletin No. 190, 2018.


Diyabetes Mellitus SSS
1. Diyabet nedir?
Diyabetes Mellitus (DM), pankreasın yeterli insülin üretememesi veya dokuların insüline direnç göstermesi sonucu oluşan kronik metabolik hastalıktır. Glukoz hücre içine geçemez ve hiperglisemiye yol açar. Uzun vadede kalp, böbrek, göz ve sinir sisteminde komplikasyonlar gelişebilir.
2. Prediyabet nedir ve nasıl önlenir?
Prediyabet, diyabet öncesi riskli metabolik durumdur. Yaşam tarzı değişiklikleri ile geri dönüş mümkündür.
Tanı kriterleri:
Açlık kan şekeri: 100–125 mg/dL
2 saatlik OGTT: 140–199 mg/dL
HbA1c: %5.7–6.4
Öneriler: Kilo kontrolü, sağlıklı beslenme ve düzenli fiziksel aktivite.
3. Tip 1 diyabetin (T1DM) belirtileri nelerdir?
Ani başlangıç
Kilo kaybı
Polidipsi (aşırı susama) ve poliüri (sık idrara çıkma)
Ketoasidoz riski yüksek
Tanı: Otoantikorlar (GAD, IA2), düşük C-peptid düzeyi.
Tedavi: Mutlak insülin replasmanı gereklidir.
4. Tip 2 diyabet (T2DM) kimlerde görülür ve belirtileri nelerdir?
Genellikle 40 yaş üstü ve obez bireylerde görülür
Çoğu zaman sinsi başlar, asemptomatik olabilir
İleri dönemlerde halsizlik, sık idrara çıkma, bulanık görme
Tedavi yaklaşımı:
Yaşam tarzı değişikliği (diyet, egzersiz, kilo kontrolü)
Farmakolojik tedavi: Oral antidiyabetikler ± insülin
Glisemik hedef: HbA1c ≤7% (yaş ≥65’te hasta kapasitesine göre 7.5–8.5%)
5. Gestasyonel diyabet nedir ve nasıl yönetilir?
Gebelik sırasında ortaya çıkan diyabet türüdür. Doğum sonrası çoğu hastada normale döner.
Tedavi:
Öncelikle diyet ve egzersiz
Hedef değerler sağlanamazsa insülin başlatılır (0.1–0.5 IU/kg/gün)
6. Diyabet tedavisinde hangi ilaçlara dikkat edilmelidir?
İlaç | Dikkat Edilecek Durum |
|---|---|
Metformin | GFR<30, malnütrisyon, B12 eksikliği riskli yaşlılarda dikkat |
SGLT-2 inhibitörleri | GFR<30 ml/dk/1.73 m²’de glisemi düşürücü amaçla kullanılmaz |
DPP-4 inhibitörleri | Kalp yetmezliği olanlarda saksagliptin önerilmez |
Finerenon | ACEI/ARB ile persiste proteinüri olan diyabetik nefropati hastalarında önerilir |
7. İnsülin tedavisi nasıl planlanır?
Günlük doz: 0.4–1.0 IU/kg/gün (ortalama 0.5 IU/kg/gün)
Bazal insülin: Uzun etkili analoglar (Lantus, Levemir)
Bolus insülin: Hızlı etkili analoglar (Novorapid, Apidra)
Öğün öncesi karbonhidrat sayımı ile doz ayarlanır
8. Glisemik hedefler nelerdir?
HbA1c: ≤7% (genel)
Açlık/öğün öncesi glukoz: 80–130 mg/dL
Öğün sonrası 2. saat: <160 mg/dL
Yaş ≥65: HbA1c 7.5–8.5% (fonksiyonel kapasiteye göre)
9. Diyabet tedavisinde yaşam tarzı değişikliği neden önemlidir?
Yaşam tarzı değişiklikleri; glukoz kontrolünü destekler, kilo yönetimine yardımcı olur, kardiyovasküler riski azaltır ve ilaç ihtiyacını düşürebilir.
Sorumluluk Reddi Beyanı
Reçetemiz.net doktor ve eczacılardan oluşan geniş bir ekip tarafından, doktorlar ve tıp fakültesi öğrencileri için hazırlanmıştır. Buradaki bilgiler bir hekimin teyidine muhtaçtır. Sağlık profesyoneli olmayanların kullanımına uygun değildir. Sitenin amacı hekimlere kolaylık sağlamaktır. Hastanın klinik durumu gözetilerek reçetenin düzenlenmesi tanı koyan hekimin sorumluluğundadır. Reçetemiz.net herhangi bir sorumluluk taşımamaktadır.

