İnsomnia (Uykusuzluk)
F51İnsomnia (Uyku Bozuklukları): Belirtiler, Nedenler ve Tedavi Yaklaşımları
İnsomnia, uykuya dalmada güçlük, uykuyu sürdürememe, gece sık uyanma, sabah erken uyanma ve tekrar uyuyamama gibi belirtilerle karakterize edilen yaygın bir uyku bozukluğudur. Uyku kalitesindeki azalma, yalnızca gece uykusunu değil, gündüz işlevselliğini de olumsuz etkiler. Hastalarda enerji kaybı, konsantrasyon güçlüğü, hafıza sorunları, dikkat eksikliği ve duygudurum değişiklikleri sık görülür.
Tanı koyulabilmesi için bireyin uyku için yeterli zamanı ve uygun koşulları olmasına rağmen uyuyamaması, bu durumun da gündüz yaşamını olumsuz etkilemesi gerekir. Klinik olarak, uykuya 30 dakika içinde dalamama ve bu sorunun haftada en az üç kez yaşanması tanı açısından anlamlıdır.
Epidemiyoloji ve Risk Faktörleri
Toplumun yaklaşık üçte biri, yaşamının bir döneminde insomnia semptomları yaşar. Ancak DSM-5 kriterlerine göre tanı konulabilecek düzeyde insomnia prevalansı yaklaşık %10 civarındadır. Bu oran, insomnia bozukluğunu en yaygın uyku bozukluklarından biri haline getirmektedir.
İnsomnia;
Akut olarak stresli yaşam olayları sonrasında gelişebilir,
Kronik formda başka tıbbi veya psikiyatrik bozukluklara eşlik edebilir,
Bazı durumlarda primer insomnia olarak tek başına da görülebilir.
Başlıca Risk Faktörleri:
Cinsiyet: Kadınlarda görülme sıklığı erkeklere göre yaklaşık iki kat fazladır.
Yaş: 45 yaşından sonra sıklık artar. Yaş ilerledikçe cinsiyetten bağımsız olarak prevalans yükselir.
Psikiyatrik komorbiditeler: Anksiyete, depresyon, travma öyküsü insomnia riskini artırır.
Kronik hastalıklar: Kardiyovasküler hastalıklar, ağrı sendromları, endokrin hastalıklar.
Sosyoekonomik faktörler: Düşük gelir düzeyi, yalnız yaşama, sosyal destek eksikliği.
Yaş gruplarına göre farklı klinik: Gençlerde uykuya dalmada güçlük ön plandayken, yaşlılarda uykuyu sürdürememe sık görülür.
İnsomnia’da Klinik Özellikler
İnsomnia tanısı öznel şikâyetlere ve klinik değerlendirmeye dayanır.
Uykuya dalma süresi:
Çocuk/ergenlerde ≥20 dakika,
Yetişkinlerde ≥30 dakika klinik açıdan anlamlı kabul edilir.
Uykunun erken sonlanması da tanı kriterleri arasındadır; genellikle beklenenden 30 dakika önce uyanma önemli bir bulgudur.
Gündüz Belirtileri:
Yorgunluk, dikkat eksikliği, konsantrasyon güçlüğü
Hafıza sorunları, irritabilite, motivasyon eksikliği
Sosyal ve mesleki işlevsellikte azalma
Uykuya dair aşırı kaygı gelişimi
Gün içinde uyuklama hali ve hata yapma eğilimi
İnsomnia, yalnızca bireyin yaşam kalitesini değil, aynı zamanda kaza riskini de artırır. Trafik kazaları, iş kazaları ve dikkat gerektiren görevlerde hata yapma oranı yükselir. Uzun süreli insomnia, ruhsal hastalıklar için de bir risk faktörüdür.
Not: İnsomnia kaynaklı yorgunluk hali hipersomnolans ile karıştırılmamalıdır. İnsomniada gündüz yorgunluk belirgindir ancak birey genellikle kolayca uyuyamaz.
İnsomnianın Etiyopatogenezi
İnsomnia primer veya sekonder olabilir:
Primer insomnia: Altta yatan başka bir tıbbi veya psikiyatrik durum olmadan gelişir.
Sekonder insomnia: Depresyon, anksiyete, ağrı sendromları, ilaç kullanımı, madde veya kafein alımı, hormonal değişiklikler gibi nedenlere bağlı olarak gelişir.
Biyolojik Faktörler:
Uyku-uyanıklık döngüsünün bozulması
Stresle ilişkili kortizol düzeylerinde artış
Yaşla birlikte melatonin salınımının azalması
Merkezi sinir sistemi aktivitesinde artış (hiperarousal teorisi)
Psikolojik Faktörler:
Uykuya dair yanlış inançlar
Uyuyamama korkusu
Uykusuzlukla ilişkili kaygı döngüsü
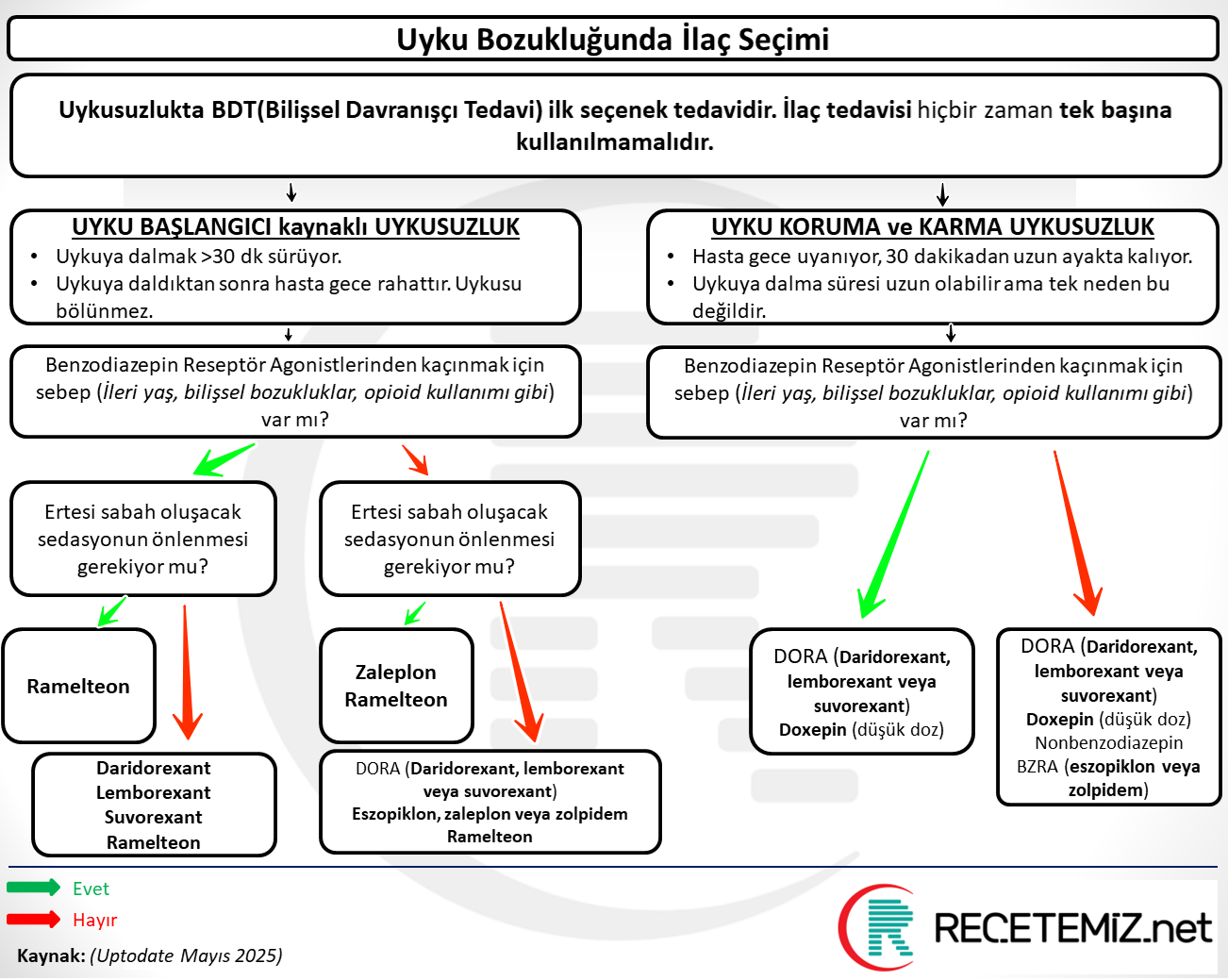
İnsomnia Tedavisi
1. Farmakolojik Olmayan Tedavi (İlk Basamak)
Kronik insomnia tedavisinde ilk tercih Bilişsel Davranışçı Terapi (BDT)’dir. Etkinliği güçlü bilimsel kanıtlarla desteklenmiştir ve ilaç tedavisine göre daha kalıcı iyileşme sağlar.
BDT kapsamında:
Uyaran kontrolü: Yatak ve uyku arasındaki ilişkiyi güçlendirmek
Uyku hijyeni: Uygun uyku ortamı ve alışkanlıkları oluşturmak
Uyku kısıtlaması: Uyku verimliliğini artırmak
Gevşeme teknikleri: Stres ve fizyolojik uyarılmayı azaltmak
Bilişsel yeniden yapılandırma: Uykuya dair olumsuz düşünceleri değiştirmek
Not: Uyku hijyeni tek başına çoğu zaman yeterli değildir; multidisipliner yaklaşım önerilir.
2. Farmakolojik Tedavi (İkinci Basamak)
Eğer BDT yetersiz kalır veya hasta tercih etmezse farmakolojik seçenekler değerlendirilir. Ancak ilaçlar kısa süreli kullanım içindir ve dikkatli planlanmalıdır.
Sık Kullanılan Ajanlar:
Melatonin ve melatonin agonistleri (örneğin ramelteon): Özellikle 55 yaş üzeri hastalarda tercih edilir.
Düşük doz doksepin: FDA onayı bulunan tek antidepresandır.
Antidepresanlar: Trazodon, mirtazapin (sedatif özelliklerinden dolayı).
Antipsikotikler: Düşük doz ketiyapin (uyku düzenleyici etki).
Antihistaminikler: Difenhidramin, hidroksizin (gündüz sedasyonu riski nedeniyle dikkatli kullanılmalı).
Benzodiazepinler ve Z-druglar: (zolpidem, zopiklon vb.) bağımlılık potansiyeli nedeniyle kısa süreli kullanım.
Özel Durumlar: Yaşlı hastalarda sedatif ilaçlar düşme ve kognitif bozulma riskini artırabilir. Uyku apnesi veya solunum yetmezliği öyküsü olanlarda benzodiazepinlerden kaçınılmalıdır.
*Bu tablo Uptodate baz alınarak hazırlanmıştır. Türkiye'de tablodaki ilaçların bazıları bulunmamaktadır. Klinik pratikte opipramol ve antihistaminikler daha sık kullanılmaktadır.
Tedavi Planında Dikkat Edilmesi Gereken Noktalar
Uyku bozukluğunun süresi ve şiddeti iyi değerlendirilmelidir.
Sekonder nedenler varsa mutlaka tedavi edilmelidir.
İlaç tedavisi, BDT’nin yerine değil; gerektiğinde tamamlayıcı olarak kullanılmalıdır.
İlaçlar kesilirken yavaş doz azaltma yapılmalıdır.
Uyku hijyeni alışkanlıkları uzun vadede sürdürülmelidir.
Kaynakça
American Academy of Sleep Medicine. International Classification of Sleep Disorders (ICSD-3). 2014.
American Psychiatric Association. DSM-5-TR: Diagnostic and Statistical Manual of Mental Disorders. 2022.
Riemann D, et al. The European guideline for the diagnosis and treatment of insomnia. J Sleep Res. 2017;26(6):675–700.
Morin CM, Benca R. Chronic insomnia. Lancet. 2012;379(9821):1129–1141.
Qaseem A, Kansagara D, Forciea MA, Cooke M, Denberg TD; Clinical Guidelines Committee of the American College of Physicians. Management of chronic insomnia disorder in adults. Ann Intern Med. 2016;165(2):125–133.
Neubauer DN. Pharmacotherapy for insomnia in adults. UpToDate. 2025.
Buysse DJ. Chronic insomnia. N Engl J Med. 2013;368:1364–1373.
İnsomnia (Uyku Bozuklukları) Hakkında Sık Sorulan Sorular (SSS)
1. İnsomnia nedir?
İnsomnia, uykuya dalmada güçlük, uykuyu sürdürememe, gece sık uyanma veya sabah erken uyanma gibi belirtilerle seyreden bir uyku bozukluğudur. Uyku kalitesinin bozulması, gündüz işlevselliğini de olumsuz etkiler.
2. İnsomnia ne kadar yaygındır?
Yaşamının bir döneminde toplumun yaklaşık üçte biri insomnia semptomları yaşar. DSM-5 kriterlerine göre klinik düzeyde insomnia prevalansı yaklaşık %10’dur.
3. İnsomnia risk faktörleri nelerdir?
Cinsiyet: Kadınlarda erkeklere göre 2 kat daha sık görülür.
Yaş: 45 yaşından sonra prevalans artar.
Psikiyatrik durumlar: Depresyon, anksiyete, travma öyküsü.
Kronik hastalıklar: Kardiyovasküler hastalık, ağrı sendromları, endokrin bozukluklar.
Sosyoekonomik faktörler: Düşük gelir, yalnız yaşama, sosyal destek eksikliği.
4. İnsomnia nasıl seyreder?
Uykuya dalma süresi yetişkinlerde ≥30 dakika
Gece sık uyanma veya sabah erken uyanma
Gündüz yorgunluğu, dikkat eksikliği, motivasyon kaybı
Sosyal ve mesleki işlevsellikte azalma
Uykuya dair aşırı kaygı ve gün içinde uyuklama hali
5. İnsomnia nedenleri nelerdir?
Primer insomnia: Altta yatan başka bir hastalık olmadan gelişir.
Sekonder insomnia: Depresyon, anksiyete, ağrı, ilaçlar, kafein, hormonal değişiklikler gibi nedenlerden kaynaklanır.
Biyolojik faktörler: Uyku-uyanıklık döngüsü bozukluğu, melatonin azalması, hiperarousal (CNS aktivitesinde artış)
Psikolojik faktörler: Uykuya dair kaygılar, yanlış inançlar, uyuyamama korkusu
6. İnsomnia tedavisi nasıl yapılır?
A. Farmakolojik olmayan tedavi (ilk basamak)
Bilişsel Davranışçı Terapi (BDT): En etkili yöntem
Uyaran kontrolü: Yatak ve uyku ilişkisini güçlendirme
Uyku hijyeni: Uygun uyku ortamı ve alışkanlıklar
Uyku kısıtlaması: Uyku verimliliğini artırma
Gevşeme teknikleri: Stres ve fizyolojik uyarılmayı azaltma
Bilişsel yeniden yapılandırma: Uykuya dair olumsuz düşünceleri değiştirme
B. Farmakolojik tedavi (ikinci basamak, kısa süreli)
Melatonin ve agonistleri: Özellikle 55 yaş üstü
Düşük doz doksepin: FDA onaylı antidepresan
Trazodon, mirtazapin: Sedatif etkili antidepresanlar
Düşük doz ketiyapin: Antipsikotik, uyku düzenleyici
Antihistaminikler: Difenhidramin, hidroksizin (dikkat ve gündüz sedasyonu riski)
Benzodiazepin ve Z-druglar: Kısa süreli, bağımlılık riski nedeniyle dikkatli
7. İnsomnia tedavisinde dikkat edilmesi gerekenler
Sekonder nedenler mutlaka tedavi edilmeli
Farmakolojik tedavi, BDT’nin yerine değil tamamlayıcıdır
İlaç kesilirken doz yavaşça azaltılmalı
Uyku hijyeni alışkanlıkları uzun vadede sürdürülmeli
Yaşlılarda sedatif ilaç kullanımı düşme ve kognitif bozulma riskini artırır
8. İnsomnia yaşam kalitesini nasıl etkiler?
Gündüz yorgunluğu ve dikkat eksikliği
İş kazaları ve trafik kazası riski artışı
Uzun süreli insomnia ruhsal hastalıklar için risk faktörüdür
Sorumluluk Reddi Beyanı
Reçetemiz.net doktor ve eczacılardan oluşan geniş bir ekip tarafından, doktorlar ve tıp fakültesi öğrencileri için hazırlanmıştır. Buradaki bilgiler bir hekimin teyidine muhtaçtır. Sağlık profesyoneli olmayanların kullanımına uygun değildir. Sitenin amacı hekimlere kolaylık sağlamaktır. Hastanın klinik durumu gözetilerek reçetenin düzenlenmesi tanı koyan hekimin sorumluluğundadır. Reçetemiz.net herhangi bir sorumluluk taşımamaktadır.

